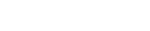国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会 (2018/11/19 メディ・ウォッチ)
国民健康保険の保険税・保険料について、「能力に応じた負担」を進めるために、より高所得な人に高額の負担をお願いすべきか―。
11月14日に開催された社会保障審議会・医療保険部会で、こういった議論が行われました。厚労省内でさらに検討が進められます。

11月14日に開催された、「第115回 社会保障審議会 医療保険部会」
厚労省は2019年度から賦課限度額の4万円引き上げを提案したが、国保側は難色
公的医療保険制度の財源は、▼公費▼保険料▼自己負担(窓口負担)―で賄われています。自営業者等が加入する国民健康保険では、保険料・保険税(保険者がいずれかを選択)について、被保険者の収入や資産に着目した「応能割」と地域の医療費に着目した「応益割」とを組み合わせるやや複雑な決め方をしています(保険者により異なる)が、ベースとなる考え方は「経済的な負担能力に応じた負担」というものです。端的に「より所得の高い人が、より多くの保険料を負担する」と言えるでしょう。
ただし、青天井に負担が高くなれば、「それほど医療機関に係らないのに、高い保険料を納めなければならないのはおかしい」と考え、保険料を納めることに不満を感じる高所得者も現れます。こうした人が多くなれば、社会連帯という国民皆保険の基礎が揺らいでしまうのです。そこで、保険料負担には上限(賦課限度額)が設けられているのです。
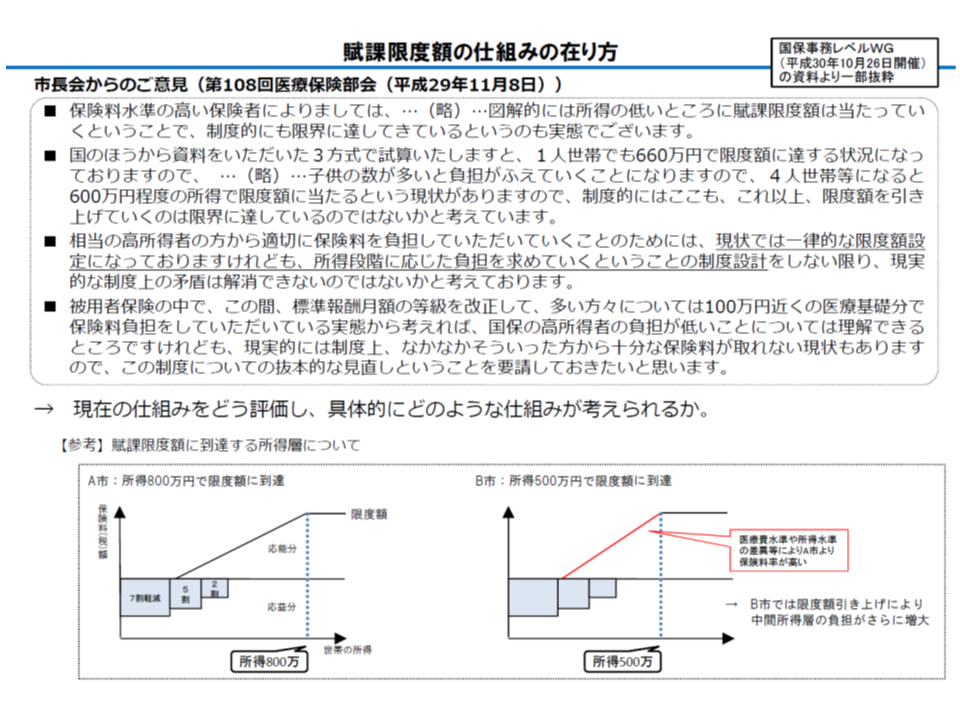
高齢化の進行や医療技術の高度化によって医療費が増加する中では、財源を確保するために保険料を引き上げていかなければなりませんが、この「賦課限度額」と「保険料率」については、次のような関係があります。
▼賦課限度額を引き上げなければ(高所得者の負担増を抑える)、保険料率を引き上げなければならない(中間所得層に負担増を求める)
▼保険料率の引き上げをしなければ(中間所得層の負担増を抑える)、賦課限度額を引き上げなければならない(高所得者に負担増を求める)
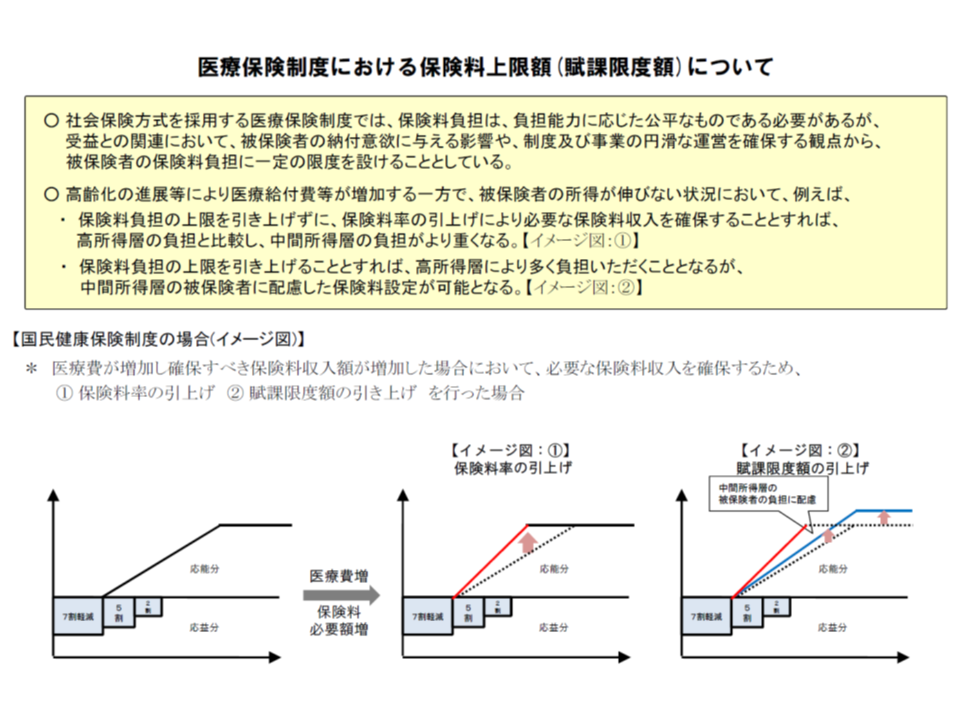
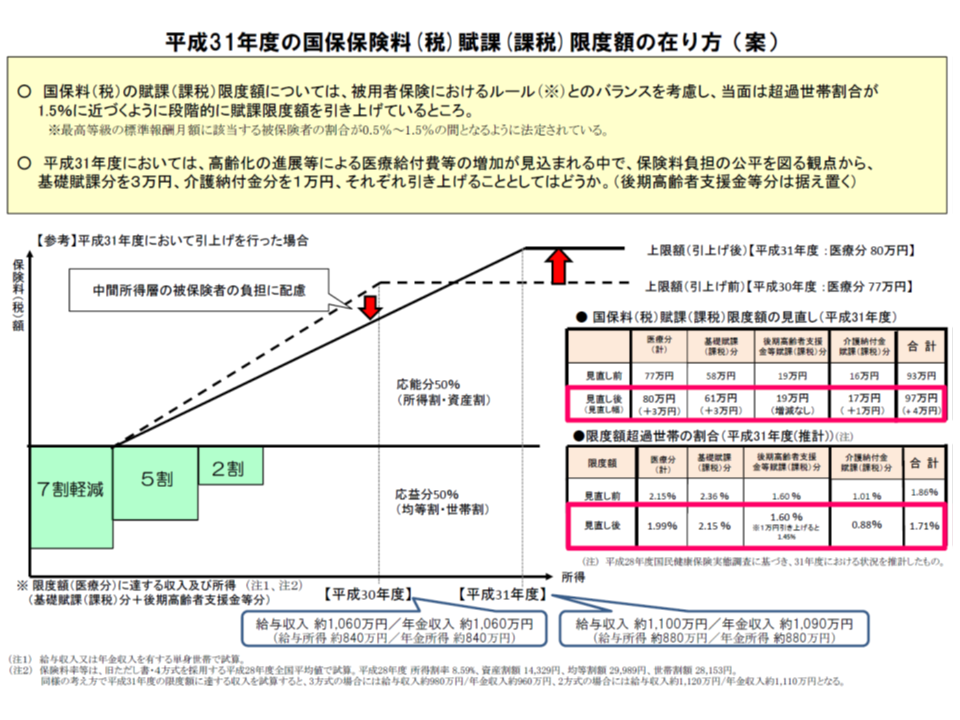
11月14日の医療保険部会では、厚労省から「来年度(2019年度)において、医療費が増加する中で、保険料負担の公平を図る観点から、賦課限度額を4万円(基礎賦課分を3万円、介護納付金分を1万円)引き上げてはどうか」との提案が行われました。医療費増等に鑑み、これまでにも賦課限度額は逐次引き上げられており、過去の引き上げ幅(最大4万円増)を勘案した提案です。
ただし保険者サイド(都道府県や市町村)からは、「世帯の人数が増えれば、それほど所得が高くなくとも上限に達してしまう」「医療費や所得の水準が自治体で異なっており、自治体によっては、賦課限度額の引き上げで中間層の保険料率が大幅にアップしてしまう(下図参照)」という問題点も指摘されており、厚労省でさらに検討を深めることとなりました。
後期高齢者の一部負担引き上げには、依然として賛否両論
また11月14日の医療保険部会では、「社会保障改革(とりわけ医療保険制度)に向けた厚労省の考え方」や「当面の課題」についての報告も行われました。
2025年には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となることから、今後、医療・介護ニーズが急速に増加していきます。その後、2040年にかけて高齢者人口の増加の程度は鈍化するものの、「生産年齢人口」が急激に減少していくため、社会保障制度の基盤が極めて脆くなっていきます。このため、給付と負担の見直しにとどまらない、総合的な「社会保障改革」が求められているのです。
例えば、▼健康寿命の延伸▼データヘルス改革(個人単位の被保険者番号の導入など)▼病床規模の削減(地域医療介護総合確保基金の活用)▼地域別の診療報酬設定▼医療技術の公定価格(診療報酬や薬価、材料価格など)設定における費用対効果評価結果の勘案▼軽症者の外来受診における追加的な定額負担の導入▼後発医薬品の使用推進▼後期高齢者の一部負担引き上げ―など、さまざまな項目について検討が進められています。
こうした改革案には、賛否両論(総論は賛成していても、各論では意見が異なると言う項目も少なくない)がありますが、とくに「後期高齢者の一部負担引き上げ」に関しては、費用負担者である佐野雅宏委員(健康保険組合連合会副会長)や安藤伸樹委員(全国健康保険協会理事長)らが「早急な検討、実施」を求めているのに対し、医療提供者である松原謙二委員(日本医師会副会長)は「後期高齢者の多くは年金生活者であり、一部負担引き上げは医療機関の受診控えを招き、重度化を引き起こす」として強く反対しています。
医療費の自己負担(窓口負担)は、70-74歳の前期高齢者では、2014年度から「新たに70歳に到達する人において2割負担とする」という形で段階的に2割から3割に引き上げられています。しかし、69歳までは3割負担であったことから、個人単位で見れば「3割り→2割」への負担軽減となる格好です。この点、75歳以上の後期高齢者(現在1割負担)についても「新たに75歳に到達した人から2割負担とする」との仕組みを導入すれば、個人単位での自己負担引き上げを行わずに、2割負担を実現できますが、まだ議論が必要な状況です。
なお、当面の課題としては、▼NDB・介護DBの連結や利活用推進▼高齢者の保健事業と介護予防の一体化▼社会保険診療報酬支払基金等の改革―の3点について、進捗状況等が報告されました。前2者については、下部組織での議論が進められ、近く、検討内容が医療保険部会に報告されます。
また「支払基金等改革」に関しては、支部間差異の解消に向けた取り組みなどが進められています。
委員からNDB・介護DBの連結等に関連して「セキュリティの確保などに十分配慮してほしい」との声が多数寄せられました。
- 関連記事
- 公的医療保険に加入する外国人への医療、通訳費用を「選定療養」等として認めるべきか―規制改革推進会議ワーキング
- 40-64歳でも、末期がんや脳血管疾患等で要介護状態になった場合「介護保険」の利用が可能―厚労省
- 2019年10月から消費税率10% 社会保障と税の一体改革(介護保険・保育・育児の給付)
- v西日本豪雨の被災者、健保組合や国保等から「保険者証等の再交付」受け、医療機関等での提示を―厚労省
- 医療・介護等データの一元的管理・活用を目指し、標準化など検討―規制改革推進会議ワーキング